Transplante de córnea
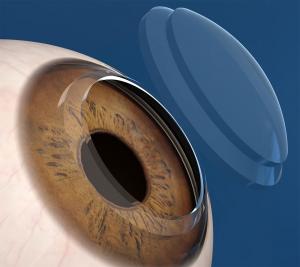 El transplante de córnea, también denominado queratoplastia, consiste en la sustitución de parte o de todo el tejido corneal del paciente por un injerto procedente de un donante fallecido. La córnea es una de las lentes del ojo, que se encuentra situada en la parte anterior y externa del mismo. Se encuentra en contacto directo con el aire ambiental, estando protegida por la secreción lagrimal y por los párpados. Debido a su situación, la córnea es vulnerable frente a traumatismos directos en el rostro y también se ve más expuesta a procesos inflamatorios o infecciosos.
El transplante de córnea, también denominado queratoplastia, consiste en la sustitución de parte o de todo el tejido corneal del paciente por un injerto procedente de un donante fallecido. La córnea es una de las lentes del ojo, que se encuentra situada en la parte anterior y externa del mismo. Se encuentra en contacto directo con el aire ambiental, estando protegida por la secreción lagrimal y por los párpados. Debido a su situación, la córnea es vulnerable frente a traumatismos directos en el rostro y también se ve más expuesta a procesos inflamatorios o infecciosos.
Su elevada calidad óptica y su extraordinaria transparencia deben ser preservadas para que la visión no quede afectada. Cualquier opacidad o deformación en ella puede dar lugar a sombras o aberraciones que dificultan o impiden la visión.
En qué situaciones se realiza el transplante corneal
El transplante de córnea está indicado en aquellos casos en los cuales el tejido corneal del paciente ha perdido su transparencia y no permite una adecuada visión. Este es el caso de procesos inflamatorios o infecciosos que provocan cicatrices en la córnea o de enfermedades degenerativas que alteran su estructura.
Existen además otras circunstancias en las que puede precisarse un transplante de córnea, tal es el caso de las deformaciones corneales importantes (la más frecuente es el queratocono), lesiones traumáticas con pérdida de estructura, inflamación de los tejidos corneales que no responden a tratamiento, etc.
¿Qué características debe tener un donante de córnea?
No todas las córneas pueden ser transplantadas. A continuación comentamos algunas de las contraindicaciones que impiden la donación de las córneas:
- Donante fallecido por causa desconocida.
- Algunas infecciones del donante, como: VIH, hepatitis vírica, sífilis, etc.
- Enfermedades transmisibles del sistema nervioso central, como la enfermedad de Creutzfeld-Jakob, leucoencefalopatía multifocal progresiva, etc.
- Enfermedades tumorales como la leucemia o el linfoma.
- Enfermedades de los ojos como cáncer, infecciones o inflamaciones activas o lesiones corneales.
¿En qué consiste la técnica quirúrgica?
La operación consiste en la extracción de la córnea del paciente y su sustitución por una córnea sana procedente de un donante cadáver. Esta se fija al ojo del receptor suturándola al borde que queda de la córnea una vez retirada su parte central. Estas operaciones se realizan mediante instrumentos quirúrgicos de alta precisión. Es necesario calcular con exactitud las presiones de la sutura en cada sector de la córnea para que todos los puntos tengan una tensión aproximada y no se produzcan deformaciones de la córnea que originen un astigmatismo.
En los casos en los que el paciente tiene también cataratas en el cristalino, suele aprovecharse también esta intervención para su extracción y sustitución por una lente intraocular.
Una vez realizada la operación, la visión inicialmente puede no ser muy buena debido a las tracciones de los puntos sobre la córnea. Estos puntos se irán retirando de forma paulatina durante meses. En este periodo suele ser necesaria la corrección mediante lentes graduadas.
La sutura empleada en este tipo de cirugía pueden percibirse en la observación de cerca del ojo, aunque por su extrema delgadez suelen pasar desapercibidos para otras personas.
¿Qué complicaciones pueden aparecer en este tipo de cirugía?
Como cualquier procedimiento quirúrgico, el transplante de córnea no está exento de riesgos. Aunque en pequeño porcentaje, pueden surgir infecciones, hemorragias, problemas derivados de la anestesia, etc. El rechazo al transplante es también una complicación temida en este tipo de operación.
¿Es posible que se produzca un rechazo del transplante?
Por fortuna, la cornea está compuesta por un tejido ausente de vasos sanguíneos, por lo que las posibilidades de rechazo son menores que para otros órganos. La probabilidad de rechazo es mayor durante el primer año y va decreciendo durante los años siguientes.
Entre los síntomas que deben alertar acerca de un posible rechazo, se incluyen el enrojecimiento y dolor ocular, así como la disminución de la visión. Ante cualquiera de estos síntomas el paciente debe acudir a su médico para que descarte un posible rechazo.
Una vez confirmada la existencia de rechazo del transplante, se administrará un tratamiento farmacológico que tiene como finalidad controlarlo.