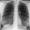
Complicaciones: infecciones, insuficiencia respiratoria, neumotórax
 La enfermedad pulmonar obstructiva crónica (EPOC) puede presentar numerosas complicaciones a lo largo de su historia natural. Además de tratarse de una enfermedad respiratoria, muchos son los autores que la consideran lo que en medicina se llama enfermedad sistémica. Aún siendo el pulmón el órgano diana de esta enfermedad, se trata de un lugar estratégico que introduce en el organismo el combustible necesario para que se realicen todas las funciones básicas del ser humano: el oxígeno. Si éste no llega en las cantidades necesarias o el pulmón necesita hacer un esfuerzo superior al normal para conseguir una cantidad aceptable de oxígeno, otros órganos y aparatos pueden verse seriamente perjudicados.
La enfermedad pulmonar obstructiva crónica (EPOC) puede presentar numerosas complicaciones a lo largo de su historia natural. Además de tratarse de una enfermedad respiratoria, muchos son los autores que la consideran lo que en medicina se llama enfermedad sistémica. Aún siendo el pulmón el órgano diana de esta enfermedad, se trata de un lugar estratégico que introduce en el organismo el combustible necesario para que se realicen todas las funciones básicas del ser humano: el oxígeno. Si éste no llega en las cantidades necesarias o el pulmón necesita hacer un esfuerzo superior al normal para conseguir una cantidad aceptable de oxígeno, otros órganos y aparatos pueden verse seriamente perjudicados.
¿Cuáles son las complicaciones que puede presentar el paciente EPOC?
Las complicaciones que pueden presentarse van a ser tanto las derivadas de la propia enfermedad y del desarrollo de su curso natural, como las derivadas del tratamiento necesario para el control de los síntomas. Aunque son muy numerosas, vamos a tratar de revisar las más frecuentes.
COMPLICACIONES DE LA EPOC
- Infecciones
- Insuficiencia respiratoria aguda y/o crónica
- Neumotórax
- Hemoptisis
- Cor pulmonae, hipertensión pulmonar e insuficiencia cardíaca
- Desnutrición y fatiga muscular
- Transtornos durante el sueño
- Infecciones respiratorias y neumonías
Hemos comentado en otro capítulo, que el paciente con EPOC puede tener reagudizaciones a lo largo del curso más o menos estable de su enfermedad, causadas fundamentalmente por infecciones respiratorias de diversos tipos. La mucosa del árbol bronquial de los pacientes con EPOC presenta unas características especiales: existe una pérdida del epitelio ciliado que recubre las paredes; hay una hiperproducción de moco espeso que se convierte en el medio de crecimiento ideal para determinadas bacterias y se coloniza fácilmente por las mismas, dando lugar a inflamación crónica que favorece el asentamiento de bacterias e infección. Por otra parte parece existir una disminución de la efectividad del reflejo de la tos que no impide la aspiración del contenido de la boca y la región faríngea. Todo ello predispone a la aparición de infecciones respiratorias.
Las neumonías son complicaciones frecuentes en estos pacientes y, en un elevado porcentaje de los casos, son causa de muerte. Esto es, no están exentas de riesgo y por lo que implican (afectación del tejido pulmonar encargado del intercambio de oxígeno y dióxido de carbono, esencia de la respiración), son una complicación que exige vigilancia médica estrecha. Cuando un paciente presenta este cuadro puede estar indicado incluso el tratamiento hospitalario, para administrar durante unos días medicación intravenosa. Esto va a depender de una serie de criterios como son la edad del paciente, su afectación funcional (grado de obstrucción de los bronquios), existencia de disnea (sensación de falta de aire), descenso del oxígeno de la sangre, etc.
Insuficiencia respiratoria aguda y/o crónica
Cuando un paciente acude a urgencias y cuenta "tengo sensación de ahogo,...no me llega suficiente aire,...", está traduciendo lo que en términos médicos llamamos disnea. Se trata de una sensación subjetiva de falta de aire que puede estar encubriendo una auténtica insuficiencia respiratoria. Para objetivar si existe tal insuficiencia, es necesario realizar una gasometría arterial. Ésta consiste en un análisis de sangre arterial para conocer cual es el valor de oxígeno en sangre. El valor normal depende de varios factores, entre ellos la edad. Llamamos hipoxemia al descenso de oxígeno (O2) en sangre. Si éste es inferior a 60 mmHg decimos que existe insuficiencia respiratoria. Este fenómeno es peligroso porque significa que no hay suficiente oxígeno para cubrir las necesidades básicas del organismo.
La función del pulmón además de introducir oxígeno en nuestro organismo, es eliminar los gases nocivos para el mismo, como es el dióxido de carbono (CO2), resultado de múltiples procesos metabólicos. Cuando el intercambio de gases es ineficaz existe el riesgo de que el CO2 se acumule en altas concentraciones en sangre pudiendo afectar al sistema nervioso central, traduciéndose en confusión y descenso del nivel de conciencia.
Ante esta situación, puede ser necesario aportar oxígeno de forma transitoria mientras dure la exacerbación o bien, plantear la necesidad de incorporar la oxigenoterapia como parte del tratamiento crónico habitual de estos enfermos si el fracaso está ya establecido. Del mismo modo para reducir el CO2 podría estar indicada la utilización de nuevos tratamientos como es la ventilación mecánica no invasiva.
Neumotórax
Los pacientes con EPOC pueden presentar una destrucción del tejido pulmonar dando lugar a lo que llamamos bullas o burbujas de aire. Éstas predominan en los pacientes enfisematosos. En estos pacientes puede suceder que se produzca una rotura de estas estructuras, dando lugar a una salida de aire, hacia fuera del tejido pulmonar originando un neumotórax. El neumotórax suele presentarse con dolor brusco e intenso, que aumenta con los movimientos respiratorios.
Los pulmones se encuentran recubiertos por una membrana llamada pleura. La salida de aire se produce entre la pleura y el tejido propiamente pulmonar, siendo éste comprimido y dificultando el intercambio de gases. Cuando se trata de un volumen de aire importante es necesario drenarlo a través de un tubo de tórax. Si por el contrario el volumen es pequeño puede ser suficiente con el reposo.