Varicela
La varicela es la enfermedad consecuencia de la infección primaria (primera vez que se entra en contacto con el virus) producida por el virus varicela- zóster (VVZ). Se caracteriza por una erupción en la piel (exantema) de carácter pápulo- vesicular, con picor, y que a menudo se presenta con fiebre y otras molestias inespecíficas como malestar o cansancio. En principio y tras la exposición al virus, hay un periodo de incubación de la infección seguido por una fase de pródromos o molestias generales inespecíficas que dan paso al desarrollo del exantema (fase característica de la enfermedad), resolviéndose por lo general por si sólo con la curación de las lesiones cutáneas.
Pero al igual que pasa con otras infecciones producidas por miembros de la familia de los herpesvirus, una vez el virus ha producido la enfermedad se refugia en determinados territorios (ganglios nerviosos) donde permanece "dormido" durante toda la vida. En determinadas situaciones, particularmente aquellas que suponen un descenso de las defensas naturales frente a la infección, el virus se reactiva y produce la enfermedad conocida como herpes zóster.
Si bien la varicela por lo general ha sido considerada una enfermedad benigna y que se cura sola en los niños sanos, es importante tener en cuenta que la enfermedad con frecuencia es más severa en individuos que tienen las defensas bajas (inmunodeprimidos), neonatos, adolescentes y adultos.
Causas. ¿Qué la produce y cómo se produce la varicela?
La varicela está causada por un virus de la familia de los herpesvirus conocido como virus varicela zóster (VVZ).
Las personas son el único reservorio del VVZ. Se trata de un proceso extremadamente contagioso. Hasta un 90% de las personas susceptibles a la infección que se exponen a una persona infectada desarrollarán la varicela. Los pacientes con varicela o herpes zóster pueden transmitir el virus. La transmisión requiere proximidad con el sujeto infectado ya que el virus es muy frágil y apenas sobrevive en el exterior.
Hay tres posibles formas de contagiarse:
Inhalar las gotitas que una persona infectada produce al hablar o al toser. Esta es la forma más frecuente de contagio. La persona infectada es contagiosa desde 1 ó 2 días antes de la aparición del exantema (pero incluso hasta 4 días antes) hasta 6 días después de haber aparecido la primera lesión en la piel. Los pacientes con herpes zóster también pueden transmitir el virus por las secreciones respiratorias.
Tocar las lesiones de la piel (vesículas) del enfermo. Los pacientes con varicela son contagiosos desde aproximadamente 2 días antes de que aparezca el exantema hasta que todas las lesiones de la piel tienen costra (habitualmente a los 4-5 días). Los pacientes con herpes zóster también pueden transmitir así la infección.
La transmisión de la madre infectada al feto durante el embarazo. De todos los recién nacidos de mujeres embarazadas que han padecido la varicela, el 2% desarrolla el síndrome de la varicela congénita.
Una vez el virus se transmite desde un enfermo a un individuo que puede desarrollar la enfermedad, comienza a multiplicarse en las vías respiratorias superiores. Desde aquí pasa a los ganglios linfáticos de la zona, donde continua multiplicándose y 96 horas después pasa a la sangre. A través de la sangre el virus llega a distintos órganos como el hígado o el bazo donde continua su multiplicación. Aproximadamente 2 semanas después del inicio de la infección el virus pasa por segunda vez a la sangre, llegando en esta segunda oleada a la piel y apareciendo el exantema característico de la enfermedad.
Todos los herpesvirus comparten una característica que consiste en que una vez producida una primera infección, pasa a una situación de latencia con la posibilidad de reactivarse. Así después de la infección primaria el virus no se elimina del organismo (ni siquiera con tratamiento), sino que permanece latente en los ganglios de la raíz nerviosa dorsal desde donde posteriormente puede reactivarse para causar una enfermedad recurrente. Cuando aparece el exantema el virus viaja desde la piel hasta los ganglios de la raíz nerviosa dorsal (vecinos a la médula espinal) a través de los nervios responsables de la sensibilidad de esa zona de la piel. Las defensas inmunológicas mediadas por células normalmente van a retener el virus latente (sin multiplicarse) en estas estructuras nerviosas durante muchos años. Sin embargo, si en algún momento de la vida del individuo la inmunidad mediada por células se ve alterada, el virus puede reactivarse y provocar el cuadro conocido como herpes zóster. Algunas situaciones relacionadas con la reactivación son el envejecimiento, tratamientos inmunosupresores, o infecciones como la producida por el virus del VIH. La reactivación del virus VVZ ocurre en el 10- 20% de las personas que han padecido la varicela, y por lo general ocurre sólo una vez en la vida.
Manifestaciones clínicas. ¿Cuándo podemos sospechar que estamos ante un cuadro de varicela?
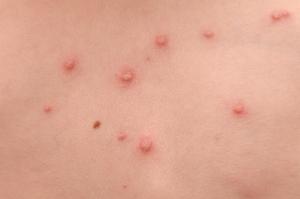
Los primeros síntomas aparecen 14 días después de la exposición al virus (periodo de incubación). Tras el mismo los síntomas de la fase de pródromos duran de 1 a 3 días y suelen ser fiebre (38- 39ºC), malestar, perdida de apetito, dolor de garganta y tos. Estas molestias son más severas conforme mayor es la edad del paciente (en los más pequeños pueden pasar desapercibidas). Uno o dos días después de estos primeros síntomas aparece un exantema que puede producir mucho picor. Las primeras lesiones de la piel suelen aparecer en el cuero cabelludo, diseminándose rápidamente por el tronco y finalmente por las extremidades. El número medio de vesículas es de 200 a 300, pero en los casos más severos de la enfermedad pueden aparecer hasta 500 o más. Las lesiones presentan una evolución característica, en principio son máculas (pequeñas lesiones rojizas planas), que se sobreelevan (pápulas) para convertirse en vesículas en forma de lágrima con un líquido trasparente. A las 24 horas y consecuencia de la inflamación el liquido del interior se vuelve turbio. Durante este periodo las vesículas se rompen con facilidad y tras secarse aparecen las costras. Es característico que coexistan lesiones en distinto estado evolutivo. Generalmente el exantema desaparece por completo por si solo. En el paciente que presenta unas buenas defensas frente a la infección la formación de nuevas lesiones cesa al cuarto día y en el día 6 comienza la formación de costras. Si el paciente se ha rascado por el intenso picor, las lesiones pueden sobreinfectarse por bacterias dejando entonces cicatrices, en especial en la cara.
Diagnóstico. ¿Cómo se puede confirmar la presencia de varicela?
El diagnóstico de la varicela (y del herpes zóster) se realiza con la historia clínica y la exploración del paciente. El exantema característico con lesiones en distinto estadio evolutivo y acompañadas de mucho picor, en un paciente que en los días anteriores ha entrado en contacto con un enfermo es la base para establecer un diagnóstico clínico. En el caso del herpes zóster la localización y distribución de las lesiones permiten con mucha probabilidad hacer el diagnóstico.
Puede haber situaciones especiales en las que se recurra a técnicas de laboratorio que no son de rutina y entre las que estarían el cultivo del virus a partir del líquido de las lesiones o demostrar una respuesta de anticuerpos frente a la infección en el suero del paciente (estudios serológicos). También se pueden hacer tinciones específicas a partir de muestras de las lesiones cutáneas que permiten demostrar la presencia del virus.
Tratamiento. ¿Cómo se soluciona?
La medicación que se suele utilizar está dirigida a reducir el riesgo de complicaciones. La higiene es importante, e incluye baños con jabones astringentes y cortar las uñas para evitar el rascado de las lesiones y la sobreinfección de estas. También se puede disminuir el picor por medio de medicación relacionado con las lesiones.
Pronóstico y complicaciones. ¿Qué consecuencias puede tener la varicela?
El pronóstico habitual de la varicela es bueno, como enfermedad autolimitada que se resuelve por si sola tras 10- 15 días.
El herpes zóster es la complicación más frecuente. El riesgo de desarrollar otras complicaciones severas es bajo en niños sanos, pero es elevado en lactantes, adolescentes, adultos e individuos con alteración de las defensas (inmunocomprometidos). Las causas más comunes de hospitalización en niños sanos son la sobreinfección por bacterias de las lesiones cutáneas y los trastornos del sistema nervioso central. En ocasiones, la hospitalización es necesaria por hepatitis o encefalitis tanto en niños como en adultos. Los adultos tienen más probabilidad de desarrollar complicaciones que los niños.
Complicaciones cutáneas
La sobreinfección de las vesículas de la varicela habitualmente es por bacterias como Staphyloccus aureus o Streptococcus pyogenes, y puede dejar cicatrices permanentes. Otros cuadros consecuencia de esta infección son: varicela hemorrágica y bullosa, gangrena localizada, fascitis necrotizantes, púrpura fulminante y celulitis.
Complicaciones del sistema nervioso central
La más frecuente es la ataxia cerebelosa aguda que se estima ocurre en 1 de cada 4.000 casos en niños. Se caracteriza por nistagmo, dolor de cabeza, nauseas, vómitos y rigidez de nuca, y se desarrolla desde 10 días antes hasta 21 días después de la aparición del exantema. Lo habitual es que los pacientes se recuperen totalmente. La encefalitis por varicela (infección del sistema nervioso central por el propio virus de la varicela) es más rara pero puede ser fatal. Se estima que en los niños de 1 a 14 años aparece con una frecuencia de 1´7 por cada 100.000 casos de varicela. Suele aparecer de 4 a 8 días después de la aparición del exantema y se manifiestan somnolencia, dolor de cabeza, vómitos, fiebre y convulsiones. Otras complicaciones del sistema nervioso incluyen meningitis aséptica, mielitis transversa, convulsiones febriles, síndrome de Guillaim-Barré, síndrome de Ramsay Hunt, parálisis de Bell y deshidratación.
Complicaciones respiratorias
La neumonía no es frecuente en niños a menos que estén inmunocomprometidos (en EE.UU se estima que representa un 10% de los ingresos hospitalarios en niños con varicela), pero es la complicación severa más frecuente en adultos particularmente entre fumadores. Suele aparecer unos días después de la aparición del exantema y se manifiesta por tos, dificultad para respirar, fiebre y dolor torácico al respirar.
Especial mención merece la gravedad que entraña la infección por el virus varicela zóster en los pacientes inmunodeprimidos. No sólo las anteriores complicaciones son más frecuentes sino que la enfermedad en sí se manifiesta de forma mucho más virulenta y grave.